- 2.51 MB
- 2022-04-29 14:31:57 发布
- 1、本文档共5页,可阅读全部内容。
- 2、本文档内容版权归属内容提供方,所产生的收益全部归内容提供方所有。如果您对本文有版权争议,可选择认领,认领后既往收益都归您。
- 3、本文档由用户上传,本站不保证质量和数量令人满意,可能有诸多瑕疵,付费之前,请仔细先通过免费阅读内容等途径辨别内容交易风险。如存在严重挂羊头卖狗肉之情形,可联系本站下载客服投诉处理。
- 文档侵权举报电话:19940600175。
'普通地质学多媒体课件
第一章地球概况提纲1地球的形状和大小2地球的外部圈层结构3固体地球的主要物理性质5本章小结4地球的内部圈层结构
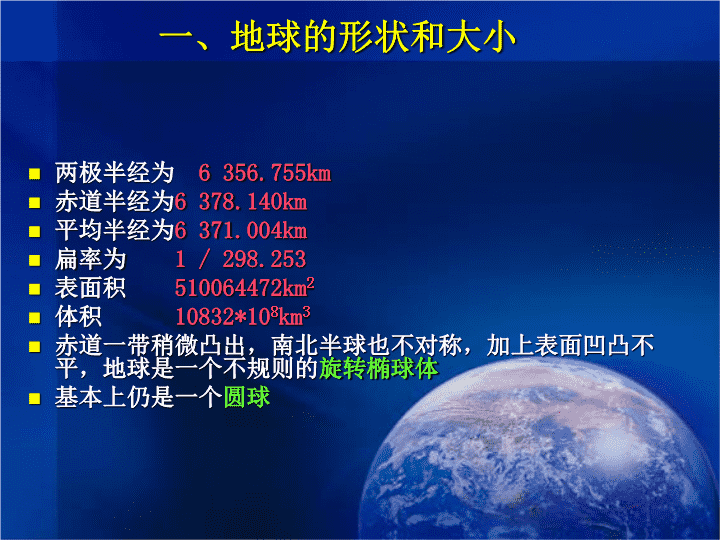
一、地球的形状和大小两极半经为6356.755km赤道半经为6378.140km平均半经为6371.004km扁率为1/298.253表面积510064472km2体积10832*108km3赤道一带稍微凸出,南北半球也不对称,加上表面凹凸不平,地球是一个不规则的旋转椭球体基本上仍是一个圆球
1、大气圈:是指因地球的引力而聚集在地表周围的气体圈层。由地表往上可分为五个次级圈层:对流层、平流层、中间层、暖层、扩散层(散逸层)。对流层:平均厚度12km,含大量水蒸气和尘埃。表现为强烈的对流。风、霜、雨、雪、雹、雾等气象现象均发生于此层。平流层:从对流层顶到地表以上55km的范围。大气呈水平运动。几乎不含水蒸气、尘埃,无天气现象。中间层:从平流层顶到地表以上85km的范围。大气呈对流运动。存在电离层,可反射无线电波。暖层:从中间层顶到地表以上800km的范围。内部存在多层的电离层,也称电离层,强烈反射无线电波。扩散层:从暖层顶到外层空间。物质多以原子、离子状态存在。是地球物质向宇宙空间扩散的部位。
大气圈的物质组成0.05%23.1%1.28%75.5%大气圈氩气氮气氧气二氧化碳
2、水圈:是指地球表层由水体构成的连续圈层。其物态有固、液、气三种状态。水体的形式有河、湖、海、冰川(盖)水蒸气、地下水等,并形成一个包裹着地球的完整圈层。地表上直接被液态水体覆盖的区域占地表面积的3/4。在太阳能、重力的作用下,使得水圈中的水体周而复始的运动,形成水循环。水循环的方式有:海洋与大陆间的循环;地表与地下间的循环;生物体与周围空间的循环;水圈与大气圈间的循环。
水圈海水97.41%淡水2.59%
生物圈:是指地球表层由生物及其活动地带所构成的连续圈层。生物从高等到低等,从动物到植物,乃至细菌和微生物等生活于地球表面一定范围的陆地、水体、土壤及空气中,构成了一个基本连续的圈层。目前已知的生物有近两百万个种。生物的演化发展受控于自然环境的演化,通过地质历史时期生物化石的研究就可以知道地质演化的历史。
三、地球的主要物理性质一)、地球的密度二)、地球的压力三)、地球的重力四)、地球的磁场五)、地球的温度六)、地球的弹塑性
一)、地球的密度地球的平均密度:5.516g/cm3地表岩石平均密:2.7g/cm3地心的密度:13g/cm3
二)、地球的压力地球内部压力是随深度加大而逐渐增高的。深度每增加1km,压力增加27.5MPa(1MPa=1兆帕斯卡=106N/m2)。深部随着岩石密度的加大,静岩压力增加得更快些。静岩压力在莫霍面附近约1200MPa,古登堡面附近约135,200MPa,地心处可达361,700Mpa,相当于360万个大气压力。地表地心
三)、地球的重力rdFPR地球的重力地球自转引起的离心力和地球引力的合力。P=F+dF=GMmd=rωR2(G为万有引力常数,ω为角速度)因为离心力相对很小,即使在赤道也只有万有引力的1/289,所以重力基本上就等于万有引力,方向也基本上指向地心。为了便于比较,通常用单位质量所受的引力来表示重力(重力加速度g)g=GM/R2(单位用伽Gal)1Gal=1cm/s2
重力在地表的变化重力随纬度的增加而增加,随海拔高度的增加而减小。若将地球视为均质体,以海平面为基准可计算出不同纬度的标准重力值。g=987.032(1+5.3*10-3*sin2ф-5.9*10-6*sin22ф)g为重力(伽),ф为纬度重力在地球内部的变化影响重力大小的不是整个地球的总质量,而主要是所在深度以下的质量。由于地壳与地幔的密度都比较小,从地表到地下2900km的核幔界面,重力大体上是随深度增加而略有增加,但有波动。在核幔界面上,重力值达到极大(约1069伽),再往深处去,各个方向上的引力趋向平衡,重力值逐渐减少,直至变小为零。重力的变化
实际测得的重力值与理论重力值之间的差值,称重力异常。当实测重力值>理论重力值,称正异常当实测重力值<理论重力值,称负异常在埋藏有密度较小物质(如石油、煤、盐等非金属矿产)的地区,常显示负异常;而埋藏有密度大物质(如铁、铜、铅、锌等金属矿产)的地区,就显示正异常。所以人们就可以通过重力测量,来圈定重力异常的区域,寻找那些引起重力异常的非金属和金属矿产。这就是地质勘查中常用的重力探勘方法重力异常
四)、地球的磁场它有两个磁极,其磁北极位于地理北极附近,磁南极位于地理南极附近,但不重合,地磁轴与地球自转轴的夹角现在约为11.5度,1980年实测的磁北极位于北纬78.2度、西经102.9度(加拿大北部),磁南极位于南纬65.5度,东经139.4度(南极洲)。地磁场:地球周围存在的磁场地磁轴地理轴
地磁三要素:磁场强度、磁偏角、磁倾角磁场强度:为某地点单位面积上磁力大小的绝对值。它是一个具有方向(磁力线方向)和大小的矢量,一般在磁两极附近磁感应强度大(约为60T(微特拉斯));在磁赤道附近最小(约为30T)。磁偏角:磁力线在水平面上的投影与地理正北方向之间形成的夹角。即,磁子午线与地理子午线之间的夹角。磁偏角的大小各处都不相同。在北半球,如果磁力线方向偏向正北方向以东称为东偏,偏向正北方向以西称为西偏。我国东部地区磁偏较为西偏,甘肃酒泉以西地区为东偏。磁倾角:指磁针北端与水平面的交角。通常以磁针北端向下为正值,向上为负值。地球表面磁倾角为零度的各点的连线称为地磁赤道;
地磁轴地理轴由地磁赤道到地磁北极,磁倾角由0°逐渐变为+90°;由地磁赤道到地磁南极,磁倾角由0°变成-90°。磁倾角的变化
五)、地球的温度地温 人们可以火山和温泉意识到地下深处是热的,地球的温度总体上是从地表向地内逐渐增高的。在地表附近,由于太阳幅射热的影响,温度有昼夜变化、季节变化和多年周期的变化.这一表层可叫外热层(或变温层)。外热层的深度一般在十几米.在其下界面附近,地温常年保持不变,等于或略高于当地年平均气温,该处称为常温层。常温层以下,受到地球内部热量的影响,温度逐渐升高。一般把在常温层以下,每向下加深100m所升高的温度称为地热增温率或地温梯度。这是由于地球内部热量通过向上热传导而造成的。世界上不同地区,地温梯度都不相同,地球表层的平均地温梯度为3℃。海底的地温梯度一般为4-8℃,大陆为0.9-5℃.大陆的地温梯度一般来说是显著低于海底的.
六)、地球的弹塑性弹塑性:地球具有弹性,表现在地球内部能传播地震波,因为地震波是弹性波。地表的固体岩石在日、月引力的作用下也有交替的涨落现象,其幅度为7—8cm,这种现象称为固体潮。也说明固体地球具有弹性。地球也具有塑性,地球的自转能引起地球赤道半径加大而成为椭球。在应力的作用下引起岩石发生弯曲而不破裂等,这些都说明地球具有塑性。
四、地球的内部圈层地震波在地球内部传播时,有两个明显的波速突界面,这两个地球内部界面分别称为:莫霍面和古登堡面根据莫霍面和古登堡面,可将地球内部分为三个Ⅰ级圈层:地壳、地幔、地核根据次级界面,还可将进一步分为六个Ⅱ级圈层。大洋地壳大陆地壳
地壳是莫霍面以上的地球表层。其厚度变化在5-70km之间。其中大陆地区厚度较大,平均约为33km;大洋地区厚度较小,平均约7km;总体的平均厚度约16km。地壳物质的密度一般为2.6-2.9g/cm3。大陆地壳(上地壳)主要为富硅铝的硅酸盐矿物所组成,常称为硅铝层;大洋地壳(下地壳)主要为富硅镁的硅酸盐矿物所组成,常称为硅镁层,因其比重较大,主要分布洋底地壳或大陆地壳的下部。地幔莫霍面与古登堡面之间的一个巨厚圈层。其厚度约2850km。平均密度为4.5g/cm3。根据次级界面可分为上地幔和下地幔。上地幔:从莫霍面至地下1000km,平均密度为3.5g/cm3,成分主要为含铁镁质较多的超基性岩。在上地幔的上部100-350km存在一个由柔性物质组成的圈层称为软流圈(地震波的低速带)。此软流圈之上的固态岩石圈层称为岩石圈。下地幔:地下1000km至古登堡面之间,平均密度增大为5.1g/cm3,成分仍为含铁镁质的超基性岩,但铁质的含量增加。地核古登堡面以下地心的一个球体。半径为3480km。地核的密度达9.98~12.5g/cm3。其成分以铁镍物质为主.根据其状态可分为外核和内核。外核:物态为液态,其成分除铁镍外,可能还有碳、硅和硫;内核:物态为固态,其成分为铁镍物质。莫霍面古登堡面
甲状腺与糖尿病关系并不陌生甲状腺机能亢进时,可以出现糖耐量异常,使原有的糖尿病加重或恶化但是情况多样,机制复杂
对甲状腺与糖代谢的关注由来已久1946年,Houssay证明了甲状腺激素对糖尿病和胰腺的作用部分切除狗的胰腺,给予相对高剂量的甲状腺提取物,发生高血糖,短期治疗终止后,高血糖可以逆转如果长期给予甲状腺激素(甲状腺干粉),则出现胰腺损伤,表现为不可逆糖尿病状态
甲状腺激素调节糖代谢的机制通常认为甲状腺激素致高血糖的作用机制;1、增加碳水化合物从肠道吸收2、参与调节胰岛素敏感性3、与儿茶酚胺具有协同作用,增加糖原分解4、刺激利用乳酸和甘油合成葡萄糖(糖异生)已经证明β细胞上有T3受体,生理情况下胰岛素分泌通过葡萄糖浓度感受器调节,甲状腺激素对胰岛葡萄糖感受器产生影响。
胰岛素对甲状腺功能的影响体外培养的甲状腺细胞,加入TSH孵育,甲状腺细胞增殖作用非常微弱;当加入胰岛素共培养后,细胞数量明显增加。胰岛素直接作用?胰岛素类IGF-1作用?当胰岛素或IGF-1刺激后,甲状腺细胞摄取脱氧葡萄糖能力明显增强,说明甲状腺细胞保存糖原的能力很小,需要持续补充外源性葡萄糖才能保证正常能量之需。
IGF-1与甲状腺目前证明甲状腺细胞上有IGF-1受体甲状腺结节部位的IGF-1浓度高于周围正常甲状腺组织甲状腺细胞可以合成内源性IGF-1增强循环中正常水平的TSH的作用胰岛素抵抗患者外周胰岛素水平增高,甲状腺结节发生率升高,结节体积增大,胰岛素类IGF-1样作用
甲亢对糖代谢的影响甲亢时糖代谢有多种表现甲亢对糖代谢的影响结果取决于甲亢的严重性、病程,血糖可表现为正常、轻度升高或达到糖尿病标准。在未经诊断的糖尿病合并甲亢,可以出现糖尿病急性并发症,或以急性并发症(昏迷、甲亢危象)为就诊目的。二者关系十分密切。
甲亢对糖代谢的影响甲亢时,组织摄取和代谢葡萄糖的能力增加、糖异生增加,肝脏糖原储备减少,循环中的胰岛素半衰期缩短,接受胰岛素治疗的糖尿病患者共患甲亢时,胰岛素剂量增大,甲亢症状控制后剂量减小。
甲亢Graves病患者糖代谢异常情况
(中山医院)研究目的:明确甲状腺功能亢进症Graves病(GD)患者中糖代谢异常的患病情况探讨血糖水平与甲状腺激素水平之间的相关性研究方法:入选明确GD患者88例均为新诊断或停药3月以上复发患者,无DM病史OGTT,HbA1c甲状腺相关激素水平
甲亢Graves病患者糖代谢异常及分布(n=88)GDNGTIGRDMN(%)88(100)47(53.4)28(31.8)13(14.8)Gender(M/F)26/6214/339/193/10Age(year)45.4±14.138.8±12.151.8±13.055.7±10.9
GD患者不同糖代谢状态与甲状腺激素水平
GD患者不同糖代谢状态与甲状腺激素水平
GD患者不同糖代谢状态与甲状腺激素水平
GD患者不同糖代谢状态与甲状腺激素水平
甲减与糖代谢甲减对糖代谢的影响临床意义不大少数报道发现,部分甲减患者肠道吸收葡萄糖减少,可能发生轻度低血糖;口服葡萄糖耐量实验可以出现低平,胰岛素半衰期延长,但是胰岛素敏感性或降低或无变化胰岛素分泌减少血糖仍然保持正常
甲减与糖代谢22例甲状腺全切患者,血浆T4水平与胰岛素水平呈负相关另一组明确甲减的患者,存在外周胰岛素抵抗,T4替代正常后胰岛素抵抗改善,血糖水平无变化
自身免疫甲状腺炎与糖尿病共患的证据一项268例儿童1型糖尿病的研究:1型糖尿病患者中TGAb和TPOAb滴度高于其他疾病患儿成年1型糖尿病患者:甲状腺自身抗体阳性率39.6%,正常健康对照组8.5%来自斯洛伐克的报道:约40-50%糖尿病患者(各种)伴随自身免疫甲状腺炎一项成人迟发性糖尿病前瞻性研究显示:经随访5年,循环中存在甲状腺过氧化物酶抗体(TPOAb)是β细胞衰竭的预测因素
甲亢与糖尿病心血管风险2型糖尿病因动脉粥样硬化相关心血管死亡占75%甲亢对心血管系统的影响:心动过速、房早、房颤、心收缩压升高、心衰,甲亢患者发生房颤10-15%甲亢引起的心血管疾病死亡率随增龄、是否伴有心律失常、以及是否存在其他心脏疾病状态而增加
甲减与糖尿病心血管风险2型糖尿病因动脉粥样硬化相关心血管死亡占75%甲减与动脉粥样硬化关系十分明确亚临床甲减与心梗:鹿特丹研究(横断面)——相关Whickham研究(前瞻性)——无关,但部分病人LT4替代
糖尿病患者甲状腺功能异常的风险增加甲状腺激素多效性甲状腺功能异常不再是一个简单良性病变的概念甲状腺激素对糖脂代谢紊乱、动脉粥样硬化心血管风险、胰岛素抵抗等方面具有广泛复杂的作用甲状腺功能异常可以放大已存在的心血管疾病的风险从糖尿病患者中定期筛查甲状腺功能异常实有必要尤其对1型糖尿病、基线时甲状腺自身抗体阳性的患者,TSH水平在1/2正常范围上限的糖尿病患者,应该每年随访甲状腺功能。
小结一、甲状腺疾病与糖代谢关系密切,不同甲状腺状态对糖代谢影响不同甲亢——高血糖甲减——增加动脉粥样硬化风险二、糖尿病患者甲状腺功能异常的风险增加三、甲状腺功能异常放大心血管疾病风险四、提倡在糖尿病患者中筛查甲状腺功能五、世界范围内相关研究并不多,我国相关研究尤其是缺少前瞻性研究证据,值得开展相应研究
TH正常情况下TSH水平与糖代谢
内容血清TSH水平与心血管疾病血清TSH与糖代谢亚临床甲状腺功能异常与糖代谢正常范围的血清TSH水平与糖代谢糖代谢异常者血清TSH水平变化药物对糖代谢和血清TSH的影响
1981—1999年横断面和随访4—20年的前瞻性研究进行Meta分析无论横断面研究还是随访观察均提示亚临床甲减是心衰、CHD和死亡的高危因素,亚临床甲减与CHD、全因死亡相关,相关性对立于LDL-C、BMI、DM、吸烟无论横断面研究还是随访观察均提示亚临床甲亢与CHD或心血管疾病相关死亡无关
血清TSH与CVD和死亡危险性相关原因TSH升高临床甲减?血脂?血糖?血压?体重?CVD和死亡危险性升高
英国Whickham20年随访研究1700名TSH在参考范围、甲功正常的个体TSH>2mlU/L进展为显性甲减的发生率每年2%,如果基础甲状腺抗体阳性,其发生率每年4%初访时TSH升高或者甲状腺抗体阳性,甲减的发生率增加8倍;如果两者都存在,甲减的发生率高达40倍
中国医科大学IITD5年随访研究对象:2727名TSH在参考范围(0.3—4.8mIU/L)内的个体结论:TSH1.0—1.9mIU/L的个体,5年后发生甲功异常的几率最低
血清TSH与血脂血清TSH水平与血清TC和LDL-C呈明显正相关Michalopoulou:血清总胆固醇平均水平在TSH2.0-4.0mIU/L(高水平组)并且甲状腺自身抗体阳性组比TSH在0.4-1.99mIU/L(低水平组)并且抗体阴性组高Tromso:5143名研究对象的结果表明血清TSH与血清总胆固醇和低密度脂蛋白呈明显正相关Asvold:对30656名没有甲状腺疾病的个体进行了TSH在正常范围与血脂关系的横断面研究,结果提示随着TSH的升高,TC、LDL-C、TG升高,而HDL-C下降
血清TSH与血压TSH在参考范围内升高与收缩压和舒张压存在正相关?Tromso:TSH在参考范围内(0.2-4.0mIU/L)与收缩压和舒张压存在正相关(n=5872)Busselton:TSH在2.0-4.0mIU/L与0.4-2.0mIU/L时,平均收缩压、舒张压和高血压的患病率没有区别(n=2033)TSH3.0-3.5mIU/L与0.5-0.99mIU/L组相比,高血压患病率的OR值在男性中为1.98,在女性中为1.23(n=30728)TSH在2.0-4.0mIU/L范围的个体的肱动脉内皮舒张功能比TSH在0.4-2.0mIU/L的功能差
血清TSH与体重血清TSH与肥胖(BMI>30kg/m2)呈正相关肥胖(BMI>30kg/m2)与TSH呈正相关,BMI与FT4呈负相关,与FT3无相关性;即使TSH轻微升高对体重也产生决定性的作用2006年ManjiN等对401名甲功正常的个体研究表明TSH或FT4与体重没有相关性
内容血清TSH水平与心血管疾病血清TSH与糖代谢亚临床甲状腺功能异常与糖代谢正常范围的血清TSH水平与糖代谢糖代谢异常者血清TSH水平变化药物对糖代谢和血清TSH的影响
亚临床甲状腺疾病状态时TSH水平正常TSH参考范围时TSH水平亚临床甲状腺疾病状态时TSHI水平糖代谢??
研究内容分析血清TSH水平与代谢综合征组分之间的相关性(中国医科大学附属第一医院单忠艳)
调查方法1534人参加调查知情同意书问卷调查体格检查TSH尿微量白蛋白尿肌酐血脂OGTT血压身高、体重腰围、臀围BMITGTCHDL-C异常者加测FT3、FT4
排除标准人口统计学资料缺失空腹或餐后2小时血糖缺失TG或HDL-C缺失血压缺失BMI缺失既往甲状腺疾病史并正在接受药物治疗者正在应用影响甲状腺功能的药物者(糖皮质激素等)妊娠及产后一年以内的妇女甲功测定为临床甲亢及临床甲减患者
糖代谢异常诊断标准糖代谢正常:FPG<6.1mmol/l,及2hPG<7.8mmol/l糖代谢异常:糖尿病:FPG≥7.0mmol/l及/或2hPG≥11.1mmol/l及/或已确诊为糖尿病糖调节受损:1、6.1mmol/l≤FPG<7.0mmol/l同时2hPG<7.8mmol/l2、FPG<6.1mmol/l同时7.8≤2hPG<11.1mmol/l3、6.1mmol/l≤FPG<7.0mmol/l同时7.8≤2hPG<11.1mmol/l
结论:不同血清TSH水平与血糖/IRFPG和OGTT2hPG在亚临床甲减组、亚临床甲亢组和甲功正常组没有显著差异。FINS和HOME-IR三组间亦无差别
结论:不同血清TSH水平高血糖的患病率经过性别、年龄、HOME-IR、BMI校正后,亚临床甲减组、亚临床甲亢组和甲功正常组之间的高血糖的患病率没有显著差异
结论:正常范围内的血清TSH水平与高血糖患病率正常范围内的血清TSH水平对高血糖的患病率没有影响
多元线性回归模型分析在多元线性回归模型中,经过性别、年龄、HOME-IR校正后,血清TSH水平与FPG和OGTT2hPG无相关
不同血糖组亚临床甲状腺疾病的患病率女性IGR组及DM组(即高血糖人群)亚甲减的患病率明显高于血糖正常组;IGR组、DM组、NGT组女性亚甲减的患病率均明显高于男性;三组间亚甲亢的患病率没有差异
肥胖导致外周甲状腺激素抵抗肥胖与TSH水平及FT3水平的升高相关,其相关独立于胰岛素敏感性及代谢的相关参数解释1:在中心型肥胖的患者存在T4向T3的高转换,这种高转换继发于5’脱碘酶增加,是肥胖时机体为改善能量代谢的一种代偿机制解释2:肥胖者脂肪细胞TSH受体表达减少,下调甲状腺激素受体水平及甲状腺激素的作用,进而增加TSH及FT3的浓度,导致外周甲状腺激素抵抗
内容血清TSH水平与心血管疾病血清TSH与糖代谢亚临床甲状腺功能异常与糖代谢正常范围的血清TSH水平与糖代谢糖代谢异常者血清TSH水平变化药物对糖代谢和血清TSH的影响'
您可能关注的文档
- 最新时异分母分数加减课件PPT.ppt
- 最新映日荷花别样红课件PPT.ppt
- 最新春季传染疾病防控教育课件PPT.ppt
- 最新春天的花课件PPT.ppt
- 最新春游前安全教育课件PPT.ppt
- 最新春季常见传染病防治普及知识讲座课件PPT.ppt
- 最新春季常见传染病及预防知识课件PPT.ppt
- 最新晚霞中的村庄概述课件PPT.ppt
- 最新晓蕾品管圈课件课件PPT.ppt
- 最新普通话水平测试机考演示课件PPT.ppt
- 最新晶体硅太阳能电池的基本原理分析课件PPT.ppt
- 最新晶体管放大器的三种基本组态课件PPT.ppt
- 最新智慧城市技术参考模型课件PPT.ppt
- 最新智能复合材料结构体系课件PPT.ppt
- 最新曲线运动测试概述课件PPT.ppt
- 最新曲线运动测试概要课件PPT.ppt
- 最新曲线运动易错题归纳课件PPT.ppt
- 最新最新9二年级下册语文词语总复习课件课件PPT.ppt