- 317.50 KB
- 2022-04-29 14:29:51 发布
- 1、本文档共5页,可阅读全部内容。
- 2、本文档内容版权归属内容提供方,所产生的收益全部归内容提供方所有。如果您对本文有版权争议,可选择认领,认领后既往收益都归您。
- 3、本文档由用户上传,本站不保证质量和数量令人满意,可能有诸多瑕疵,付费之前,请仔细先通过免费阅读内容等途径辨别内容交易风险。如存在严重挂羊头卖狗肉之情形,可联系本站下载客服投诉处理。
- 文档侵权举报电话:19940600175。
'成型条件分析与设定.
一.鎖模力(ClampingForce)但實際鎖模力又受塑膠原料本身之性質,模具設計與射膠操作條件等影響而有變化,一般實際鎖模力常數需乘對一般工程塑膠比值約2-3.鎖模力F=P1*投影面積(P1:射出壓力)鎖模力F=P1*投影面積(P1:射出壓力)鎖模力F=P1*投影面積(P1:射出壓力)實際鎖模力=P1*投影面積*鎖模力常數.
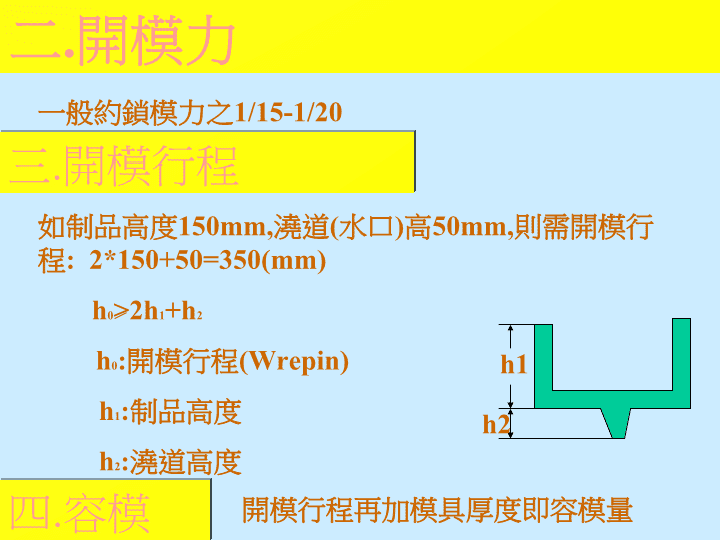
二.開模力一般約鎖模力之1/15-1/20三.開模行程如制品高度150mm,澆道(水口)高50mm,則需開模行程:2*150+50=350(mm)h1h2h0>2h1+h2h0:開模行程(Wrepin)h1:制品高度h2:澆道高度四.容模量開模行程再加模具厚度即容模量
六.壓縮比壓縮比為進料段螺槽深度:計量段螺槽深度.一般ther-moplacty之成型壓縮比為2:14:1,主要視塑料之體積系數而定,壓縮比愈高,則塑料在料筒內塑化過程之溫度愈高.另塑化之混煉度也愈均勻,但相對出料量也隨之減速少.七.螺杆轉速塑料供應商一般均會提供適當之RPM以供參考,而螺杆之尺寸大小也會影響RPM的選擇.小螺杆:槽深較淺所以塑料吸收熱源快,足夠促使逆料在壓縮段段的軟化.另螺杆與料管壁間摩擦熱能低.所以可用較高的RPM增加塑化能力.大螺杆:反之,不適合高RPM應免塑化不均勻及造成過大摩擦熱.
射出速度3:翹曲.熔合線等不良現象的防止此部會高速射出.射出速度4:毛頭.包風等不良現象之防止在充填完之稍前降低射速射出二次壓切換位置S4:毛頭.過保壓等不良的防止在充填完前切換為二次壓.八.一般設定1.射出速度速度1速度4速度保持速度3速度2射出速度0s0s1s2s3s4位置射出速度1:由射出開始到澆口之時間為縮短成型周期此段均高速設定.射出速度2:澆口附近不良現象的防止一般此處樹脂速度下降.
依二次壓切換時射飽模之情況作增減過大設定只浪費能量;設定太小則無法達到設定之保壓而有不飽模之情形發生.2.射出壓力保持壓流量:二次壓三次壓射出壓力0P1P2P3T2T3四次壓一次壓時間P4T4設定壓力實際壓力射出壓力:為安定射出速度而設定高壓力.射出二次壓:為防止因殘留應力造成之彎曲龜裂或過保壓造成之離形不良等現象,保壓值應保持下降
例一.模穴內模具厚度變化,而肉薄處排氣不良時,會造成氣體的燃燒.射料方向射出速度氣體燃燒了模穴內之空氣與熔膠內含之空氣被包圍無法逃逸,變成絕熱壓縮形成高溫氣體造成燃燒,此時在排氣不良之附近降低射出速度可解決此問題.另在充填完了區域降下射出速度,可使排氣較容易,以防止氣體燃燒.
例二.薄肉且深之物品成型中易發生歪斜偏肉之情形.射出方向射出速度如圖先應低速射出待模蕊周圍充分充填模蕊較定后,再以高速射出,即可避免偏肉之不良.
例三.流痕.翹曲之不良射出方向射出速度防止模穴內樹脂下降,速度設定值(如圖)徐徐上升,盡量使模穴內各區域[速度保持一定.
例四.澆口附近有污點.銀條.燒焦等不良現象射出方向射出速度澆口附近之不良,主要是樹脂通過時造成噴射(jetting)或樹脂因剪切發熱或熱分解之故.此場合可在熔膠通過澆口時降低射出速度待通過澆口后再提升射速.
例五.模穴內肉厚不一,肉厚處產生凹痕射出方向射出速度凹痕冷卻固化過程收縮造成,凹痕一般發生於肉厚處解決方法是在熔膠發生凹痕之肉厚處時,降低射速,此時會在肉厚部形成較厚的固化層,且固化有較高密度,所以可改善凹痕之不良現象.
八.一般設定3.保壓之控制效果例一.為改善凹痕.氣泡等不良而施加之高保壓卻會造成過大的殘留應力.時間射出壓力高保壓會使成品內部有相當大的殘留應力而使成品表面造成細小之切割痕跡造成裂縫.此情況下,要在澆口凝固前(gateseal)徐徐降低保壓壓力即可改善之.
例二.模具不當或型締力不足造成毛頭,而有凹痕.熔接線之顧慮時:時間射出壓力毛頭之改善可由射出速度的控制(別述)來改善之.如欲由保壓來控制則可悵低初期保壓壓力,待冷卻固化至表面有相當之凝固層后再慢慢提升保壓壓力.
八.一般設定4.控制射出速度之效果例一.成型中,有時因考慮毛頭過飽模等不良現象而無法采高速射出,因而加了成型周期時間一般毛頭主要因模具不當,成型締力不足等所造成,而某一行程下的毛頭是可由射出速度調整加以控制.射料方向射出速度
在發生毛頭的地方逐漸地降低射出速度以增厚毛頭發生區域之凝固層厚.頂針逃氣孔熔融樹脂
临床诊断治疗指南的定位和分类临床诊断治疗指南是由不同国家或地区相关学术机构制定的用以帮助临床医生针对某一疾病选择或确定适当医疗服务或临床操作的学术性指导意见。《中国泌尿外科疾病诊断治疗指南》是由中华医学会泌尿外科学分会负责,由覆盖全国主要地区各大医院的数位泌尿外科专家组成的指南编写组完成的是一种临床工具,此指南不是教科书,也不是相关指令或相关规则,因此不能完全代替临床医生的临床思维和判定。
根据制定过程可分为两类:临床指南:以不同学科领域的一组专家的临床经验为基础制定的。由于带有主观性,这种临床指南的科学性和可重复性受到限制,目前已难以被广泛接受。循征指南:以循征医学为基础制定的。循征指南是在广泛收集临床证据的基础上,根据循征医学的研究结果开发制定的与各种疾病诊断治疗相关的临床指导意见。具有明确的科学性,已成为目前临床诊断治疗指南的主流。
中国泌尿外科疾病诊断治疗指南的制定原则是以循征医学为基础、同时广泛征求专家意见,因此是循征指南和专家共识的结合。
制定此指南的目的和意义泌尿外科的常见疾病的临床诊治水平在国内不同地区存在着较大差异,其原因就是在具体的临床诊治过程中对疾病的轻重程度的判断、各种治疗效果的比较以及不同方法的选择等尚无明确标准可依,因此有必要对泌尿外科常见疾病的临床诊疗行为进行规范化工作,其目的是为不同医疗条件下的泌尿外科医生选择合理的诊断方法和治疗手段提供相应的临床指导。
有五大意义:有利于各种疾病诊断和治疗方法的选择和统一有利于不同治疗方法的疗效比较有利于不同地区诊疗水平的比较和提高通过提高泌尿外科医生的临床诊治水平,进一步维护患者的利益有利于在统一认识的基础上进行学术交流
肾细胞癌诊断治疗指南
肾细胞癌是起源于泌尿小管上皮系统的恶性肿瘤,又称肾腺癌,简称肾癌,占肾脏恶性肿瘤80~90%,不包括来源于肾间质和肾盂移行上皮细胞系统的肿瘤。
几个名词解释无症状肾癌(incidentalcellcarcinomas):无任何临床症状和体征,由B超或CT检查发现。副瘤综合征(paraneoplasticsyndromes):发生于肿瘤原发病灶和转移病灶以外但由肿瘤引起的临床症候群。局限性肾癌(localizedrenalcarcinoma):2002年版AJCC的TNM分期中的T1-T2N0M0期肾癌,临床分期为Ⅰ、Ⅱ期。
局部进展性肾癌(locallyadvancedrenalcellcarcinoma):2002年版AJCC临床分期中的Ⅲ期,包括区域淋巴结转移或(和)肾静脉或(和)下腔静脉瘤栓或(和)肾周脂肪浸润,但不超过肾周筋膜无远处转移。转移性肾癌(metastaticrenalcellcarcinoma):2002年版AJCC的临床分期中的Ⅳ期,包括T4N0M0。保留肾单位手术(nephron-sparingsurgery,NSS):肾癌手术中保留肾脏手术的总称,包括肾部分切除、肾脏楔形切除术、肾肿瘤剜除术。微创治疗(minimallyinvasivetreatment):文献中对微创冶疗方式没有严格的界定,本指南将射频消融、高强度聚焦超声、冷冻消融等治疗列为微创治疗范畴,而腹腔镜下根治术或NSS不列入。
病理大体绝大多数位于一侧肾脏,常为单个肿瘤,多发性肿瘤占10%~20%,常有假包膜与周围肾组织相隔。双侧同时发病或先后发病者占肾癌的2%~4%。遗传性肾癌则常表现为两侧、多发性肿瘤。
分类肾癌有几种分类标准1981年Mostofi分类标准。(弃用)1997年WHO分类标准:1、透明细胞癌(60%~85%)2、乳头状肾细胞癌或称嗜色细胞癌(7%~14%)(Ⅰ型和Ⅱ型)3、嫌色细胞癌(4%~10%)4、集合管癌(1%~2%)5、未分类肾细胞癌
2004年WHO对1997年版分类标准进行了修改:保留透明细胞癌、乳头状肾细胞癌(Ⅰ型和Ⅱ型)、嫌色肾细胞癌、未分类肾细胞癌四种,集合管癌分为Bellini集合管癌和髓样癌,还增加了多房囊性肾细胞癌、Xp11易位性肾癌、神经母细胞瘤伴发的癌、粘液性管状和梭形细胞癌。推荐采用2004年版WHO肾细胞癌病理分类标准
组织学分级1982年版Fuhrman分级:Ⅰ级、Ⅱ级、Ⅲ级、Ⅳ级。1997年WHO推荐将Ⅰ级、Ⅱ级合并为高分化,将Ⅲ级定为中分化,Ⅳ级定为低分化或未分化。推荐采用将肾癌分为高分化、中分化、低分化或未分化。
分期推荐采用2002年AJCC的TNM分期和临床分期。
2002年AJCC肾癌TNM分期原发肿瘤(T)TX原发肿瘤无法评估T0未发现原发肿瘤T1肿瘤局限于肾内,最大径≤7cmT1a最大径≤4cm;T1b 4cm<最大径≤7cmT2肿瘤局限于肾内,最大径>7cmT3肿瘤侵及主要静脉、肾上腺、肾周组织,但未超过肾周筋膜T3a肿瘤侵及肾上腺或肾周脂肪或肾窦脂肪T3b肿瘤侵及肾静脉或肾静脉分枝或膈下下腔静脉T3c肿瘤侵入膈上下腔静脉或侵犯腔静脉壁T4肿瘤浸润超过肾周筋膜区域淋巴结(N)NX区域淋巴结无法评估N0无淋巴结转移N1单个区域淋巴结转移N2一个以上区域淋巴结转移远处转移(M)MX远处转移无法评估M0无远处转移M1有远处转移
2002年AJCC肾癌临床分期Ⅰ期T1N0M0Ⅱ期T2N0M0Ⅲ期T1N1M0T2N1M0T3N1M0T3aN0M0T3aN1M0T3bN0M0T3bN1M0T3cN0M0T3cN1M0Ⅳ期T4N0M0T4N1M0任何TN2M0任何T任何NM1
临床表现即往经典血尿、疼痛、肿块“肾癌三联征”临床出现率不到15%,且多为晚期。无症状肾癌的发现率逐年升高,近10年国内文献报到达13.8~48.9%,国外报到达50%。10~40%的患者出现副瘤综合征,表现为高血压、贫血、体重减轻、恶病质、发热、红细胞增多、肝功能异常、高钙血症、高血糖、血沉增快、神经肌肉病变、淀粉样变性、溢乳症、凝血机制异常等改变。30%可因转移性肾癌引起的症状就诊:骨痛、骨折、咳嗽、咯血等症状。
诊断肾癌的临床诊断主要依靠影像学检查,确诊则需依靠病理学检查。推荐必须包括的实验室检查项目:尿素氮、肌酐、肝功能、全血细胞计数、血红蛋白、血钙、血糖、血沉、碱性磷酸酶和乳酸脱氢酶等。推荐必须包括的影像学检查项目:腹部B超或彩色多普勒、胸部X线、腹部CT平扫和增强扫描。
推荐参考选择的影像学检查项目:腹部平片、核素肾图扫描或IVU、核素骨扫描、胸部CT扫描、头部CT或MRI、腹部MRI等。不推荐的检查项目:穿刺活检和肾血管造影。
治疗综合影像学检查结果评价临床分期,根据临床分期初步制定治疗原则。再依据术后组织学确定的侵袭范围进行病理分期。如临床分期和病理分期有偏差,按病理分期结果修订术后治疗方案。
局限性肾癌的治疗外科手术是首选,在行根治性肾切除时,不推荐加区域淋巴结或扩大淋巴结清扫术。根治性肾切除术:1、唯一公认的可能治愈肾癌的方法。2、经典方法的切除范围:肾周筋膜、肾周脂肪、患肾、同侧肾上腺、肾门淋巴结及髂血管以上输尿管。3、现在观点:ⅠⅡ期的肾癌位于肾中下份、肿瘤<8cm,术前CT显示同侧肾上腺无异常,可以保留肾上腺,但术中如果发现肾上腺不正常应该切除。4、现在认为经腹或经腰部入路,没证据表明哪种手术更有优越性。5、手术死亡率2%,局部复发率1~2%。
保留肾单位手术(NSS):1、推荐按各种适应证选择实施NSS,其疗效同根治性肾切除术。2、NSS肾实质切除范围应距肿瘤边缘0.5~1cm对肉眼观察切缘有正常肾组织包绕的病例,不必常规行切缘冰冻病理检查。3、可经开放或腹腔镜手术,效果相当。4、局部复发率0~10%,手术死亡率1~2%。
腹腔镜手术:手术方式包括腹腔镜根治性肾切除和NSS,手术途径可经腹腔、后腹腔和手助式腹腔镜。腹腔镜手术适合于临床分期的Ⅰ、Ⅱ期,疗效同开放手术。T3以上肿瘤和有肾手术史为腹腔镜禁忌症。腹腔镜手术有一定死亡率。
微创治疗:包括射频消融、高强度聚焦超声、冷冻消融等方法,目前治疗肾癌仍为临床研究阶段,无循征医学Ⅰ~Ⅲ级证据水平证明。远期疗效尚不能确定。不推荐作为外科治疗的首先方法。适应证:不适合开放手术者、需尽可能保留肾单位者、有麻醉禁忌者,肾功能不全者。
肾动脉栓塞术对不能耐受手术者可作为缓解症状的一种姑息性治疗方法。,但尚无循征医学Ⅰ~Ⅲ级证据水平证明,不推荐常规使用。
术后辅助治疗:PT1a肾癌手术治疗5年生存率达90%,不推荐使用。PT1B~PT2手术后1~2年内有20~30%的患者可发生转移,术后放疗、化疗不能降低转移率,不推荐术后常规使用。
局部进展性肾癌的治疗局部进展性肾癌首选的治疗方法是根治性肾切除,而对转移区域性淋巴结或血管瘤栓需根据病变程度选择是否切除。术后没标准治疗方案。对术后有肿瘤残留的患者建议以免疫治疗或以“键择”为主的化疗。
区域或扩大淋巴结清扫术:早期研究主张做区域或扩大淋巴结清扫术,而近期研究结果表明区域或扩大淋巴结清扫术对术后淋巴结阴性者只有判定肿瘤分期的意义。而淋巴结阳性者只对少部分患者有益。
下腔静脉瘤栓的处理:多数学者认为TNM分期、瘤栓长度、瘤栓是否浸润腔静脉壁与预后有直接关系。建义对T3bN0M0的患者行下腔静脉瘤栓取出术,不推对CT或MRI扫描检查提示有下腔静脉壁有浸润的患者、伴淋巴结转移、远处转移的患者进行此手术,取瘤栓手术死亡率约9%。
术后辅助治疗:局部进展性肾癌根治性肾切除术后尚无标准辅助治疗方案。放疗化疗无明确效果,可用IFN-α和IL-2行辅助治疗。
转移性肾癌的治疗转移性肾癌目前没标准的治疗方法,应采用以内科治疗为主综合性治疗。外科手术主要为转移性肾癌的辅助治疗手段。
手术治疗;切除肾脏原发灶或可提高IFN-α和IL-2治疗转移性肾癌的疗效。对根治术后出现的孤立性转移灶在患者情况许可的情况下可选择手术切除术。对伴有严重血尿,疼痛等症状可选择姑息性肾切除或肾动脉栓塞术以缓解症状。
内科治疗:目前IFN-α和IL-2转移性肾癌治疗的一线药物,有效率约15%。尚不能确定常用化疗药物对转移性肾癌的疗效。推荐采用新的实体瘤疗效评定标准(RECIST)评价肾癌免疫治疗或化疗的疗效。
放疗:对局部瘤床复发、区域或远处淋巴结转移、骨髂或肺转移患者,姑息性放疗可达到缓解疼痛、改善生存质量的目的。
预后影响因素影响肾癌预后的主要因素是病理分期,其次是组织学类型。乳头状肾细胞癌和嫌色细胞癌的预后好于透明细胞癌;乳头状肾细胞癌Ⅰ型的预后好于Ⅱ型;集合管癌预后较透明细胞癌差。影响转移性肾癌预后的危险因素:
影响转移性肾癌预后的危险因素(低危:0分,中危:1~3分,高危:>4分)'
您可能关注的文档
- 最新恶劣天气应急-课件课件PPT.ppt
- 最新恶心呕吐症状护理课件PPT.ppt
- 最新恶心呕吐症状护理-课件课件PPT.ppt
- 最新情境1汽车起步困难故障检修课件PPT.ppt
- 最新慢性肾功能不全的诊疗课件PPT.ppt
- 最新慢性肝炎规范治疗ppt课件PPT课件.ppt
- 最新慢性肾脏病蛋白营养治疗共识PPT课件PPT课件.ppt
- 最新成人高考语文作文模板课件PPT.ppt
- 最新成本会计课件PPT课件ppt.ppt
- 最新成因矿物学-矿物的时空分布课件PPT.ppt
- 最新成都分公司5月份周运营分析报告会议版(第二周)课件PPT.ppt
- 最新成语复习中的几点注意事项..课件PPT.ppt
- 最新我们一起做三明治课件PPT.ppt
- 最新成都宽窄巷子锦里商业街案例分析课件PPT.ppt
- 最新我们的良师益友课件PPT.ppt
- 最新我是草原小牧民课件PPT.ppt
- 最新我进步了课件PPT.ppt
- 最新房地产经营与策划-案例分析课件PPT.ppt